Les traitements
Pour le diabète de type 1, le traitement de première intention est l’insuline. En effet, le pancréas ne fabrique plus d’insuline de façon suffisante car les cellules qui produisent l’insuline sont peu à peu détruites par un mécanisme auto-immun.
Si vous êtes atteint de diabète de type 2, votre sécrétion d’insuline diminue progressivement avec l’âge et vous pouvez développer une résistance à l’insuline.
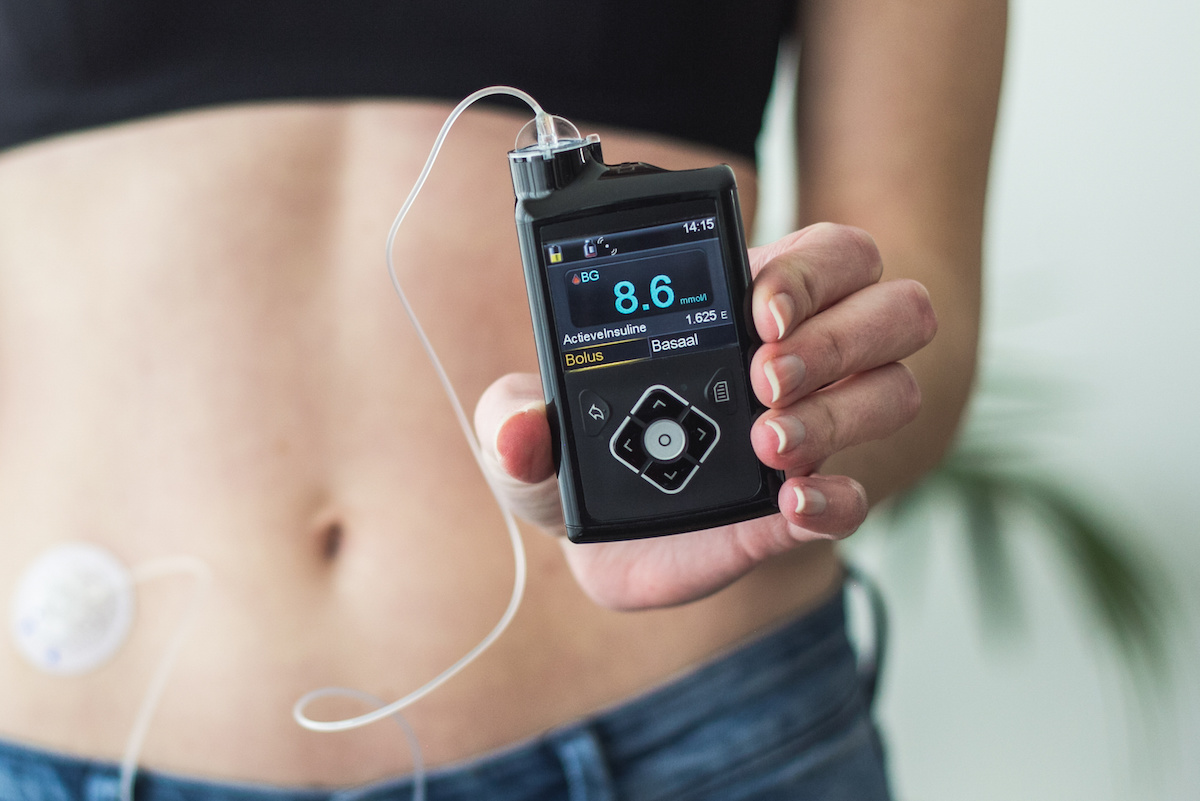
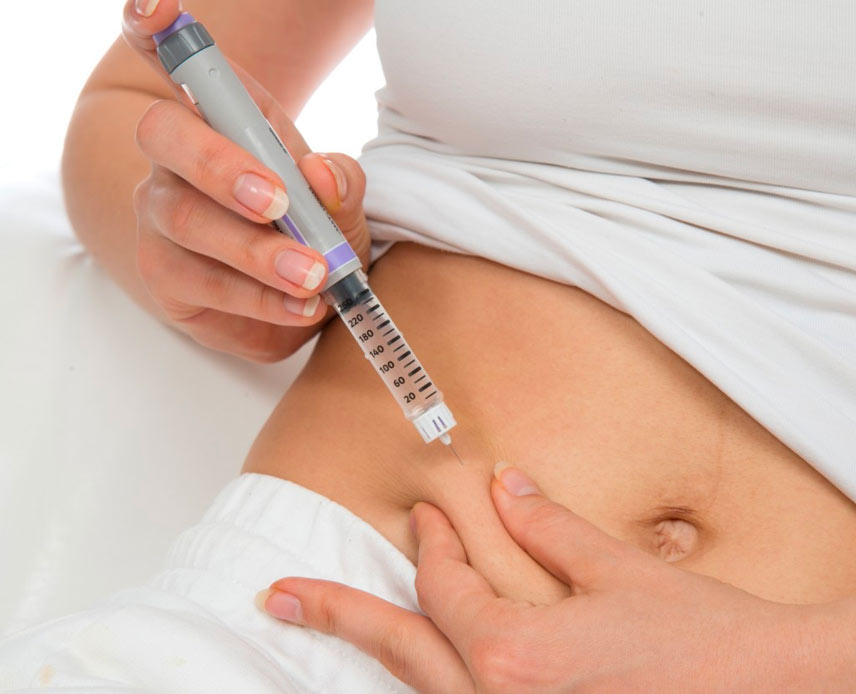
Dans ces deux cas, la solution est donc d’injecter de l’insuline. Il existe plusieurs types d’insuline classées selon leur vitesse d’action : de rapide à lente. L’insuline rapide est à injecter au moment des repas et l’insuline lente sert à couvrir les besoins en insuline le reste de la journée.
Comment faire pour injecter cette insuline ?